Tout d’abord, qu’est-ce que le cholestérol ?
Le cholestérol est une forme de gras (lipide) qui appartient à la famille des stérols (forme chimique). Il est majoritairement fabriqué par notre foie, mais il peut également être apporté par notre alimentation. Nous pouvons diviser les stérols en 3 familles ; les phytostérols, qui proviennent des plantes (campestérol, sitostérol et stigmastérol), les zoostérols, qui proviennent des animaux ( 7-dehydrocholesterol, desmosterol et le plus abondant le cholestérol) et les mycostérols, qui proviennent des champignons (ergostérol).
À quoi sert le cholestérol ?
- Il contribue au maintien des membranes cellulaires et régule leur fluidité
- Il agit comme composant essentiel à la production de certaines hormones, notamment les hormones sexuelles (comme l’œstrogène et la testostérone) et le cortisol
- Il dirige le développement de certaines cellules du fœtus
- Il favorise la formation de synapses dans votre cerveau
- C’est un ingrédient de la bile, un liquide qui permet de mélanger les lipides à l’eau pour digérer les graisses alimentaires
- Il est le précurseur de la vitamine D (sans lui, pas de vitamine D)
Comment le cholestérol est-il fabriqué ?
La fabrication du cholestérol se fait principalement dans des cellules du foie, mais également au niveau de l’intestin. Chacune de nos cellules peuvent toutefois fabriquer leur cholestérol si besoin est. Je vous passe les 11 étapes de conversion avant d’obtenir notre molécule de cholestérol, mais il est important de retenir que lors de la deuxième conversion, l’enzyme hydroxyméthylglutaryl-CoA réductase (ou HMG-CoA réductase) est la cible des statines (principale médicament dans la lutte au cholestérol). Le cholestérol est ensuite acheminé vers les différentes cellules de notre corps grâce aux lipoprotéines B100, comprenant le LDL, IDL, VLDL et Lp(a). Une fois que nos cellules en ont suffisament, il est réacheminé vers le foie grâce aux apolipoprotéines A sous forme de HDL. Il sera alors dégradé par le foie en acides biliaires pour la digestion.
Comment le cholestérol est-il transporté dans notre sang ?
Puisque le cholestérol est un gras, il est hydrophobe, c’est donc dire qu’il repousse l’eau et ne peut pas circuler librement dans notre sang. Il doit être transporté par des protéines qui font office de petites voitures et qui elles sont hydrophiles, donc qui ont une affinité pour l’eau. Nous retrouvons 3 familles de transporteurs ; l’apolipoprotéine B100, l’apolipoprotéine A et l’apolipoprotéine B48. Le terme apo désigne la protéine retrouvée à la surface des différents transporteurs appelés les lipoprotéines. Ces protéines de surface permettent la reconnaissance et l’adhésion des transporteurs à nos cellules et donc le transfert du cholestérol qu’ils contiennent. Nous retrouvons les molécules de cholestérol à l’intérieur des différentes lipoprotéines.
Apolipoprotéine B100 : Se retrouve à la surface des LDL (low density lipoproteine), VLDL (very low density lipoproteine), IDL (intermediate density lipoprotein) et Lp(a)
Apolipoprotéine A: Se retrouve à la surface des HDL (high density lipoprotéine)
Apolipoprotéine B48: Se retrouve à la surface des Chylomicrons. qui sont les moins pertinents ici puisqu’ils transportent très peu de cholestérol
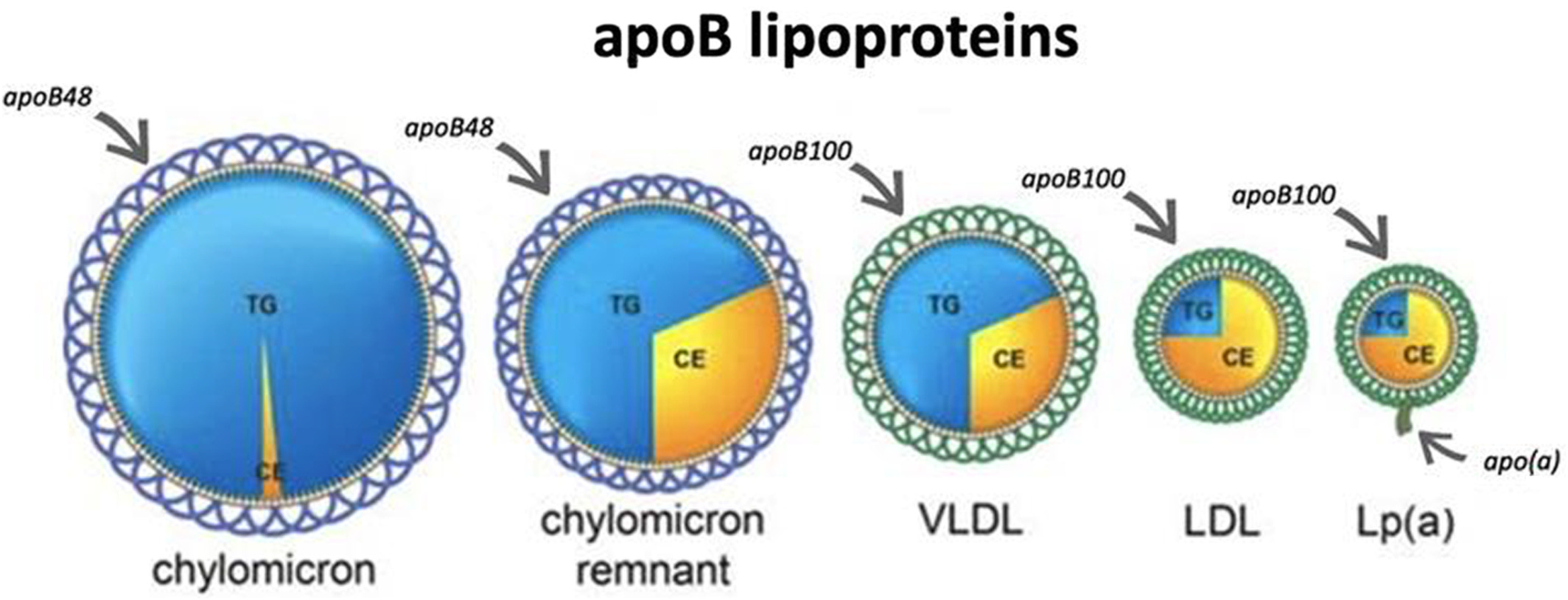
Pour bien comprendre, lorsque vous regardez votre bilan sanguin, vous retrouvez ; cholestérol HDL, cholestérol LDL et cholestérol non HDL. Les chiffres que vous pouvez lire sont obtenus en brisant les différentes lipoprotéines B100 et A et en comptant le nombre de particules de cholestérol qui s’y trouve.
Il est également possible de tester le nombre d’apolipoprotéines B100 ou A. Le calcul du nombre d’apolipoprotéine B100 est un marqueur beaucoup plus prédictif de votre risque de souffrir de problèmes cardiaques. Cependant, ce test est plus compliqué à faire et surtout plus couteux. Il est normalement réservé aux patients présentant des risques élevés de problèmes cardiaques.
Pourquoi vérifier mon niveau de cholestérol ?
La relation entre le cholestérol et les maladies cardiaques est bien établie. La famille des apolipoprotéines B100, qui est représentée majoritairement par le LDL, est considérée comme le «mauvais cholestérol» puisqu’il apporte le cholestérol vers les cellules et peut s’accumuler au niveau des artères.
Lorsque des plaques s’accumulent dans les artères, elles peuvent se rompre, formant un caillot de sang qui peut provoquer une obstruction complète du flux sanguin. Cela peut entraîner des événements cardiaques graves, tels qu’une crise cardiaque ou un accident vasculaire cérébral.
Il est donc essentiel de prendre des mesures préventives pour gérer les niveaux de cholestérol.
Comment le cholestérol que je mange est-il absorbé et régulé ?
Nous retrouvons des récepteurs au niveau du foie (Liver X receptor alpha) qui permettent de réguler le niveau de cholestérol sanguin. Lorsque ces récepteurs captent une élévation du cholestérol sanguin, ils favorisent le retour du cholestérol vers le foie afin d’être transformé en bile et d’être relâché dans le tube digestif par les protéines de cassettes de liaisons à l’ATP (G5/G8) pour être ensuite éliminé dans les selles. À l’inverse, en présence d’un faible taux de cholestérol sanguin, les récepteurs (Liver X receptor alpha) augmentent l’expression de la protéine Niemann-Pick C1-Like 1 (NPC1L1), ce qui a pour effet d’augmenter l’absorption du cholestérol alimentaire. Cette protéine est d’ailleurs la cible du médicament ézétimibe, qui est utilisé pour diminuer le cholestérol sanguin. De plus, l’enzyme HMG-CoA réductase peut également favoriser la fabrication de cholestérol.
Dois-je limiter ma consommation de cholestérol ?
Nous constatons donc qu’un équilibre est constamment maintenu entre le cholestérol que nous consommons et celui que notre corps fabrique. Nous savons également que la majorité du cholestérol retrouvé dans les aliments est sous la forme ester, c’est donc dire qu’il est lié à un autre acide gras. Ce genre de cholestérol n’est pas assimilable par l’organisme. Pour ce faire, nos enzymes pancréatiques doivent détruire ce lien afin d’avoir un cholestérol libre. Ce processus prend un certain temps pendant la digestion et limite donc son absorption. Un grand volume de ce cholestérol n’aura donc pas le temps d’être absorbé et il sera éliminer dans les selles. C’est pourquoi le cholestérol que nous consommons n’a pas vraiment d’impact sur notre cholestérol sanguin. Les études démontrent même que, dans le cas spécifique des œufs, aucun impact n’est noté sur le niveau sanguin de cholestérol pour la majorité de la population.
Cependant, chez les patients présentant des syndromes métaboliques, comme l’obésité, le diabète et l’hyperlipidémie, les études constatent que les lipides, qui proviennent de l’alimentation, représentent une part importante des lipides retrouvés dans leur sang. Par conséquent, la réduction de l’apport alimentaire en lipide, surtout en acide gras trans et saturé, est recommandée.
Certaines personnes peuvent également avoir un plus grand nombre de Niemann-Pick C1-Like 1 (NPC1L1) au niveau de leur colon et donc absorber plus de cholestérol que la normale. D’autres peuvent avoir un défaut au niveau de leur cassettes de liaisons à l’ATP (G5/G8) et donc moins bien éliminer leur cholestérol. Mais pour la majorité d’entre nous, le cholestérol alimentaire n’est pas un problème.
Qu’est-ce qui fait augmenter mon niveau sanguin de cholestérol ?
En résumé, si mon cholestérol sanguin est élevé, ce n’est pas parce que je mange trop de cholestérol, c’est parce que je consomme trop de gras trans et saturé, ce qui a pour effet d’affecter le cycle du cholestérol que je vous ai détaillé plus haut, et donc augmenter mon cholestérol sanguin. Il est également démontré que le diabète et la résistance à l’insuline jouent un rôle important dans le niveau de nos lipides sanguins.
Pharmacologie
Il existe 3 classes de médicaments qui diminuent le cholestérol sanguin. Il s’agit des statines, du PCSK9 inhibiteur et de l’ezetimibe.
Statines : Ils diminuent la synthèse du cholestérol en bloquant l’action de l’enzyme HMG-CoA réductase, que nous avons décrite plus haut. Cette diminution de la fabrication du cholestérol aura pour effet d’augmenter le nombre de récepteurs LDL au niveau du foie et donc d’amener du cholestérol sanguin vers le foie. Ceci résultera en une baisse du niveau de cholestérol LDL sanguin.
PCSK9 inhibiteurs : Ils bloquent l’action de la protéine PCSK9, qui joue un rôle dans l’élimination des récepteurs LDL au niveau du foie. Ce qui a pour effet d’augmenter le nombre de récepteurs LDL et donc d’amener davantage de cholestérol sanguin vers le foie.
Ezetimibe : Comme mentionné plus haut, ce médicament se fixe sur les protéines Niemann-Pick C1-Like 1 (NPC1L1) au niveau de l’intestin et bloque leur mécanisme d’action. Il en résulte donc une diminution de l’absorption du cholestérol au niveau du tube digestif et donc une diminution au niveau sanguin.
Que faire pour normaliser ou diminuer mon cholestérol sanguin ?
Il est important de noter que la médication est très efficace pour diminuer les niveaux de cholestérol sanguin. Toutefois, votre alimentation peut avoir un énorme impact. Nous savons que de favoriser des gras mono et polyinsaturés, comme les huiles végétales et les graines, aide à diminuer le cholestérol sanguin. Nous savons également que consommer trop de produits transformés, contenant du gras trans et saturé, augmente le cholestérol sanguin.
Par la suite, avoir une bonne gestion de sa glycémie est très important pour ne pas favoriser la formation de graisse et augmenter notre résistance à l’insuline. Cela passe encore une fois par le fait de manger des aliments naturels, comme des fruits et des légumes, et le moins possible de produits transformés. Finalement, l’exercice physique est un outil indispensable, puisqu’il permet non seulement d’aider à garder un poids santé, mais également de garder une bonne sensibilité à l’insuline. Ce qui en fait un atout majeur dans la diminution et la gestion des syndromes métaboliques.
J’ai conscience que ce résumé sur le cholestérol contient beaucoup d’informations. J’espère avoir fait la lumière sur un sujet rempli de mythes et de fausses croyances depuis plusieurs décennies.
Références
Yu X, Ding X, Feng H, Bi Y, Li Y, Shan J, Bian H. Excessive exogenous cholesterol activating intestinal LXRα-ABCA1/G5/G8 signaling pathway can not reverse atherosclerosis in ApoE-/- mice. Lipids Health Dis. 2023 Apr 15;22(1):51. doi: 10.1186/s12944-023-01810-6. PMID: 37061692; PMCID: PMC10105390.
Davis HR Jr, Zhu LJ, Hoos LM, Tetzloff G, Maguire M, Liu J, Yao X, Iyer SP, Lam MH, Lund EG, Detmers PA, Graziano MP, Altmann SW. Niemann-Pick C1 Like 1 (NPC1L1) is the intestinal phytosterol and cholesterol transporter and a key modulator of whole-body cholesterol homeostasis. J Biol Chem. 2004 Aug 6;279(32):33586-92. doi: 10.1074/jbc.M405817200. Epub 2004 Jun 1. PMID: 15173162.
Kajinami K, Brousseau ME, Nartsupha C, Ordovas JM, Schaefer EJ. ATP binding cassette transporter G5 and G8 genotypes and plasma lipoprotein levels before and after treatment with atorvastatin. J Lipid Res. 2004 Apr;45(4):653-6. doi: 10.1194/jlr.M300278-JLR200. Epub 2004 Jan 1. PMID: 14703505.
Fernandez ML, Murillo AG. Is There a Correlation between Dietary and Blood Cholesterol? Evidence from Epidemiological Data and Clinical Interventions. Nutrients. 2022 May 23;14(10):2168. doi: 10.3390/nu14102168. PMID: 35631308; PMCID: PMC9143438.
Koutsos A, Griffin BA, Antoni R, Ozen E, Sellem L, Wong G, Ayyad H, Fielding BA, Robertson MD, Swann J, Jackson KG, Lovegrove JA. Variation of LDL cholesterol in response to the replacement of saturated with unsaturated fatty acids: a nonrandomized, sequential dietary intervention; the Reading, Imperial, Surrey, Saturated fat Cholesterol Intervention (« RISSCI »-1) study. Am J Clin Nutr. 2024 Oct;120(4):854-863. doi: 10.1016/j.ajcnut.2024.07.032. Epub 2024 Aug 5. PMID: 39111551; PMCID: PMC11473524.
Li S, An L, Fu Z, Zhang W, Liu H. Association between triglyceride-glucose related indices and all-cause and cause-specific mortality in the general population: a cohort study. Cardiovasc Diabetol. 2024 Aug 7;23(1):286. doi: 10.1186/s12933-024-02390-0. PMID: 39113049; PMCID: PMC11304911.





